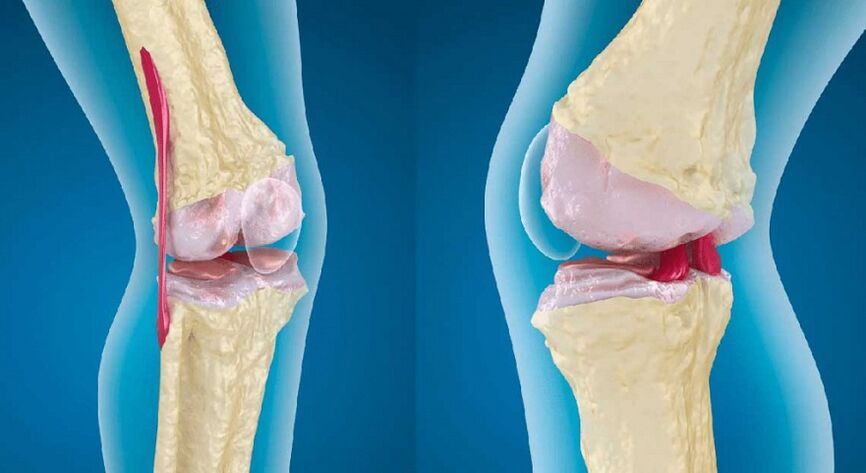
Artroza stawu kolanowego (gonarthrosis) jest częstą chorobą, w której następuje stopniowe niszczenie (zwyrodnienie) tkanki chrzęstnej, a następnie zaangażowanie otaczających struktur w proces degeneracji. Bez szybkiej pomocy lekarza choroba staje się przyczyną silnego bólu i ograniczenia mobilności, aw zaawansowanych przypadkach prowadzi do niepełnosprawności.
informacje ogólne
Staw kolanowy regularnie doświadcza ogromnego obciążenia. Chodzenie, bieganie, skakanie, wchodzenie po schodach i samo wstawanie mają wpływ na stan chrząstki. Procesy destrukcji i odbudowy pozostają w stałej równowadze, ale jeśli pod wpływem pewnych przyczyn równowaga ta zostanie zachwiana, rozpoczyna się stopniowy rozwój artrozy.
Początkowo w grubości chrząstki pojawiają się mikropęknięcia, które przyczyniają się do zmniejszenia jej grubości w niektórych obszarach. W rezultacie obciążenie stykających się powierzchni kości ulega redystrybucji, co przyspiesza proces patologiczny. Stopniowo w kolanie pojawia się cały kompleks zmian:
- przerzedzenie chrząstki aż do całkowitego zaniku;
- zmiany w składzie i zmniejszenie ilości mazi stawowej;
- uszkodzenie kości z powodu tarcia o siebie;
- pojawienie się kostnych wypukłości (osteofitów), najpierw wzdłuż krawędzi stawu, a następnie na całym jego obszarze;
- zagęszczenie torebki stawowej w wyniku przewlekłego procesu zapalnego, co prowadzi do sztywności stawów;
- kompensacyjny skurcz otaczających mięśni.
Ostatecznie kolano znacznie się deformuje, a mobilność jest ograniczona, co prowadzi do niepełnosprawności osoby.
W zależności od lokalizacji procesu artroza stawu kolanowego może być jednostronna i dotyczyć prawego lub lewego kolana lub obustronna. W takim przypadku dotyczy to obu nóg.
Powody
Artroza występuje na tle jej uszkodzenia z powodu zwiększonego stresu, zapalenia lub wrodzonych patologii aparatu stawowego. Lista najczęstszych przyczyn obejmuje:
- urazy kolana: zwichnięcia, uszkodzenia więzadeł i łąkotek, silne stłuczenia z towarzyszącym krwotokiem do jamy stawowej, śródstawowe złamania kości;
- zwiększone obciążenie stawu: uprawianie sportów wyczynowych, podnoszenie ciężarów, praca w pozycji stojącej, noszenie niewłaściwych butów, nadwaga;
- patologie tkanki łącznej: toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów;
- wrodzone i nabyte osłabienie więzadeł i mięśni, w tym związane z niską aktywnością fizyczną;
- choroby lub urazy układu mięśniowo-szkieletowego, którym towarzyszy wzrost obciążenia kolana (płaskostopie, artroza stawu biodrowego);
- zaburzenia hormonalne, zwłaszcza cukrzyca;
- zaburzenia metaboliczne, którym towarzyszy odkładanie się soli (dna);
- zapalenie stawów (zapalenie stawów), niezależnie od przyczyny;
- operacja kolana;
- dziedziczność.
Stopni
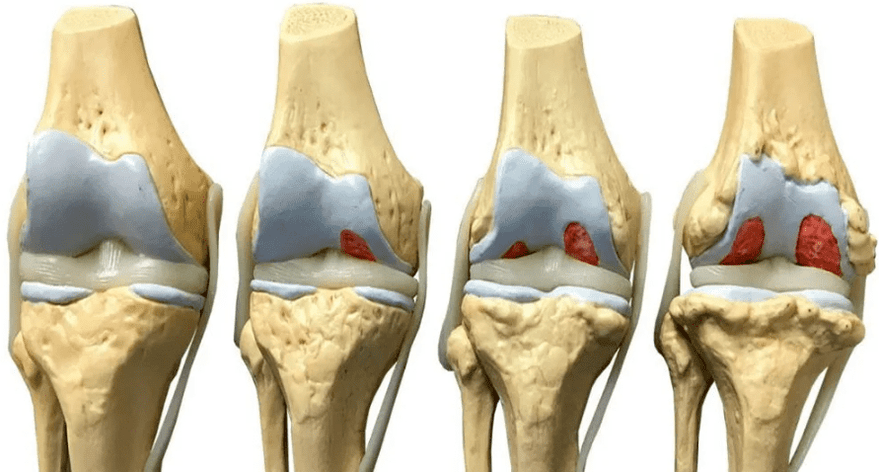
W zależności od wielkości uszkodzenia tkanki ortopedzi wyróżniają 4 stopnie (stadia) artrozy stawu kolanowego, które determinują jej objawy:
- stopień 1: nie ma objawów, a na zdjęciu rentgenowskim stwierdza się niewielkie odchylenia od normy;
- stopień 2: pacjent odczuwa epizodyczny ból podczas wysiłku fizycznego, podczas chodzenia po schodach, kucania, długiego stania; na zdjęciach widać zwężenie przestrzeni stawowej, wyraźne ogniska degeneracji; początkowe objawy osteofitów lub zwapnienia więzadeł bocznych stawu.
- stopień 3: ból towarzyszy pacjentowi stale, nawet w spoczynku, chodzenie bez laski jest niemożliwe; Zdjęcia rentgenowskie pokazują znaczne zwężenie szpar stawowych, czasami asymetryczne, z powodu uszkodzenia łąkotek, oznaki deformacji stawu, liczne, duże osteofity, narośle kostne;
- stopień 4: ruchy w stawie są praktycznie niemożliwe, całkowite zniszczenie chrząstki i znaczne odkształcenie powierzchni stawowych kości, na zdjęciu RTG ujawnia się duża liczba osteofitów; w ciężkich przypadkach kości rosną razem.
Objawy
Objawy artrozy kolana są typowe dla zmian zwyrodnieniowych. Osoba napotyka następujące problemy:
- ból na początkowym etapie objawia się w postaci łagodnego dyskomfortu po wejściu po schodach, a następnie stopniowo narasta; z wyraźną zmianą staje się trwała i dręczy pacjenta nawet w spoczynku;
- sztywność poranna: występuje już we wczesnych stadiach rozwoju, początkowo trwa tylko kilka minut, a następnie do pół godziny;
- chrupnięcie: występuje przy drugim i dalszych stopniach uszkodzenia, różni się od dźwięku fizjologicznego szorstkością i specjalną tonacją, a także towarzyszą mu bolesne doznania;
- ograniczenie ruchomości: związane ze wzrostem osteofitów i zwiększonym tarciem kości; zgięcie i wyprost kolana jest trudne i często towarzyszy mu ból; w ostatnich etapach staw można całkowicie zablokować (zesztywnienie);
- deformacja stawu kolanowego: występuje na skutek zmiany kształtu kości stykających się, narośli kostnych oraz zaangażowania mięśni i więzadeł w proces patologiczny; gdy dochodzi do zapalenia, pojawia się obrzęk tkanek wokół stawu;
- kulawizna: w miarę postępu choroby zwyrodnieniowej stawów osoba coraz bardziej kuleje, w późniejszych stadiach jest zmuszona do użycia laski lub chodzika.
Diagnostyka
Rozpoznanie artrozy stawu kolanowego przeprowadza ortopeda-traumatolog. Aby odróżnić chorobę od patologii o podobnym obrazie, a także określić stopień uszkodzenia, pomóż:
- badanie i zbieranie wywiadu: lekarz dowiaduje się o głównych dolegliwościach, historii rozwoju choroby, dowiaduje się o doznanych obrażeniach;
- badanie: ujawnia się stopień ruchomości kolana, deformacja tkanki, zwłaszcza zespół bólowy;
- diagnostyka laboratoryjna: ogólne badanie krwi pozwala zidentyfikować stany zapalne, biochemiczne - możliwe przyczyny problemów;
- Metody rentgenowskie: RTG i CT - główna metoda diagnostyczna, która pozwala wykryć typowe objawy artrozy: zwężenie przestrzeni stawowej, osteofity, deformacje kości;
- MRI: umożliwia wizualizację tkanek miękkich, ocenę stanu mięśni i więzadeł;
- USG: ocena stanu mięśni, ścięgien, torebki stawowej;
- nakłucie stawu: umożliwia wykonanie analizy płynu stawowego, a także wprowadzenie miniaturowej kamery do badania ubytku od wewnątrz (artroskopia).
W razie potrzeby wyznaczane są dodatkowe badania i konsultacje wąskich specjalistów.
Leczenie artrozy kolana
Wszystkie metody leczenia artrozy stawu kolanowego można podzielić na trzy grupy:
- leczniczy;
- fizjoterapia;
- chirurgiczny.
Gdy u pacjenta zostanie zdiagnozowana choroba w stadium 1-2, stosuje się kompleks leków i fizjoterapię, ale jeśli zmiana stała się rozległa, priorytetem pozostaje operacja.
Farmakoterapia
Właściwe przepisywanie leków pozwala złagodzić ból, zatrzymać proces zapalny, jeśli taki istnieje, a także zatrzymać lub przynajmniej spowolnić niszczenie tkanki chrzęstnej. W tym celu wykorzystywane są następujące grupy funduszy:
- przeciwzapalne: łagodzą stany zapalne i znieczulają staw;
- hormonalne (kortykosteroidy): przepisywane, gdy leki przeciwzapalne są nieskuteczne;
- przeciwskurczowe: pomagają pozbyć się skurczów mięśni i złagodzić stan pacjenta;
- chondroprotektory stymulują procesy regeneracji tkanki chrzęstnej;
- leki poprawiające mikrokrążenie: poprawiają dopływ tlenu i składników odżywczych do stawu.
W zależności od sytuacji stosuje się leki w postaci tabletek, iniekcji i miejscowych, dozwolone jest podawanie dostawowe. Tylko lekarz bierze udział w doborze leków, ich dawkowaniu i częstotliwości podawania. Wiele leków stosowanych w sposób niekontrolowany może pogorszyć stan stawu, a także powodować nieprzyjemne skutki uboczne.
Fizjoterapia
Techniki fizjoterapeutyczne służą poprawie krążenia krwi w okolicy stawu, zwiększeniu mobilności i wzmocnieniu działania leków. Lekarz może przepisać:
- terapia falą uderzeniową: ultradźwięki o specjalnej częstotliwości, pomagają wyeliminować osteofity;
- magnetoterapia: ekspozycja na pole magnetyczne, które stymuluje metabolizm i procesy regeneracyjne;
- laseroterapia: głębokie nagrzewanie tkanek wiązką lasera;
- elektroterapia (miostymulacja): działanie na mięśnie przy słabym prądzie elektrycznym;
- elektro- lub fonoforeza: wprowadzenie leków (chondroprotektorów lub leków przeciwbólowych) za pomocą prądu elektrycznego lub ultradźwięków;
- terapia ozonowa: wprowadzenie mieszaniny gazów do jamy stawowej.
Zgodnie z indywidualnymi wskazaniami zaleca się również ćwiczenia fizjoterapeutyczne i masaż.
Operacja
Chirurgiczne leczenie artrozy kolana jest zalecane, gdy inne metody są nieskuteczne. Lekarze wykonują kilka opcji operacji:
- endoprotetyka: całkowita wymiana uszkodzonego stawu na protezę;
- artrodeza: spajanie kości w celu wyeliminowania ruchomości (zmniejsza ból i pozwala oprzeć się na nodze);
- osteotomia: przecięcie jednej z kości i ustawienie jej pod optymalnym kątem, aby zmniejszyć nacisk na staw.
Artrodezę i osteotomię stosuje się, gdy niemożliwe jest wykonanie endoprotezoplastyki lub konieczne jest odłożenie tej operacji na jakiś czas.
Zapobieganie
Aby zachować zdrowie kolan, musisz przestrzegać następujących zasad:
- prowadzić aktywny tryb życia, uprawiać sport amatorsko, więcej chodzić i ćwiczyć;
- unikaj stresu i przepracowania;
- zminimalizować ryzyko kontuzji;
- utrzymywać wagę w normalnych granicach;
- jeść prawidłowo i w sposób zrównoważony;
- nosić wysokiej jakości buty ortopedyczne;
- unikaj nadmiernego obciążenia kolan (podnoszenie ciężarów, sporty wyczynowe, długotrwała praca nóg).
Te same zasady dotyczą osób, które już cierpią na artrozę, ponieważ ich przestrzeganie pomaga spowolnić rozwój choroby.
Dieta
Stan chrząstki zależy w dużej mierze od jakości żywienia. W przypadku objawów artrozy zaleca się wykluczenie:
- napój gazowany;
- alkohol;
- nadmiernie tłuste i pikantne potrawy;
- konserwy i półprodukty;
- produkty ze sztucznymi barwnikami, konserwantami, aromatami.
Dieta powinna zawierać odpowiednią ilość białka, kwasów tłuszczowych (zwłaszcza omega-3), kolagenu (znajdującego się w żelatynie, agarze). Konieczne jest takie zbudowanie menu, aby nie dopuścić do wzrostu masy ciała.
Konsekwencje i komplikacje
Artroza stawów kolanowych rozwija się bardzo powoli, ale nieleczona choroba ta staje się przyczyną poważnych i nieprzyjemnych powikłań:
- ogólnie ciężka deformacja stawu i nogi (związana ze zmianą konfiguracji kolana, a także z restrukturyzacją szkieletu mięśniowego i skrzywieniem kości);
- skrócenie kończyny z powodu zgrzytania głów kości;
- zesztywnienie: całkowity brak ruchu w dotkniętym kolanie;
- uszkodzenie innych części układu mięśniowo-szkieletowego z powodu niewłaściwego rozłożenia obciążenia (ostroga piętowa, artroza stawu biodrowego, ból kręgosłupa).
Aby zapobiec tym problemom, ważne jest, aby terminowo poddać się badaniu przez ortopedy i postępować zgodnie z jego zaleceniami. Samoleczenie i entuzjazm dla środków ludowej mogą poważnie pogorszyć sytuację.
















































